Что такое cинусит. Виды синусита

Синусит относится к числу наиболее распространенных заболеваний носоглотки, пациенты с этой патологией составляют до 30% больных в лор-отделениях стационаров и до 20 % - в амбулаторных. У детей это заболевания встречается еще чаще, чем у взрослых.
Что такое носовые придаточные пазухи
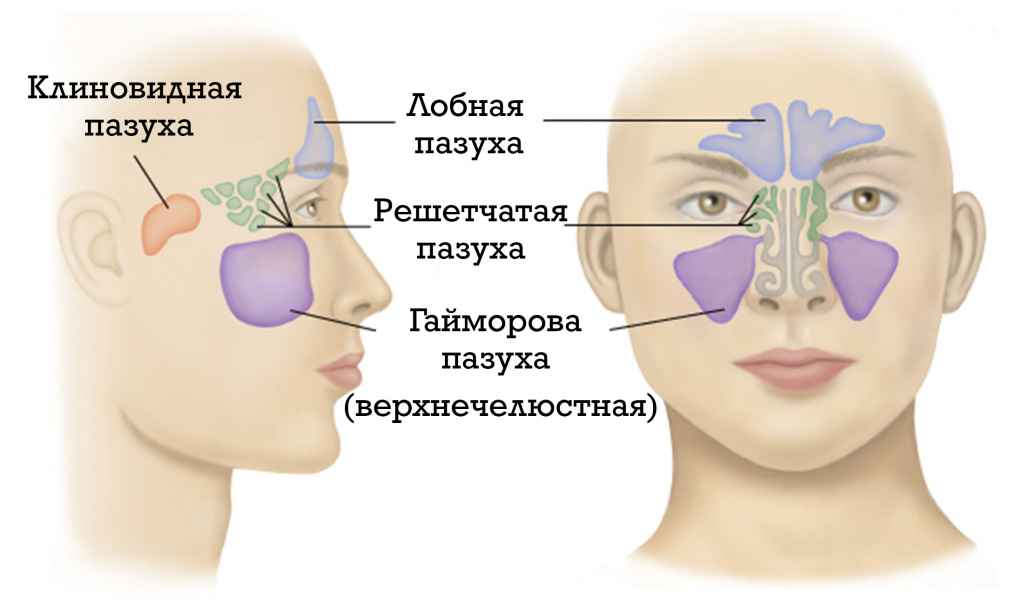
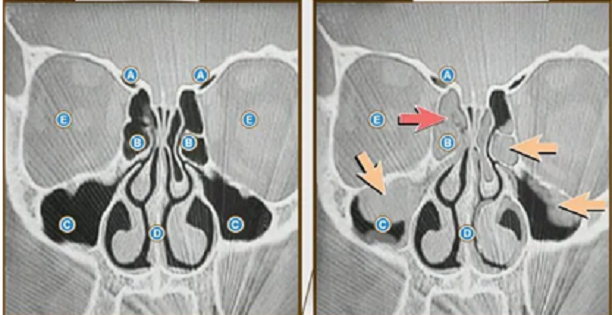
Все ОНП парные, расположены симметрично относительно носовой перегородки и подразделяются на 4 группы:
- лобные пазухи;
- верхнечелюстные пазухи;
- решетчатые пазухи;
- клиновидные пазухи.
Лобные пазухи находятся в толще лобной кости над глазницами, за надбровными дугами, и разделены между собой костной перегородкой. Они могут по форме заметно различаться у разных людей, возможна их асимметричность, случается даже полное их отсутствие. Нижняя стенка лобной пазухи является верхней стенкой глазницы, а задняя отделяет ее от лобных долей головного мозга. Синусит, при котором воспаляется слизистая оболочка лобной пазухи, называется фронтитом. Эта патология встречается достаточно часто.
Верхнечелюстные пазухи, часто называемые гайморовыми (по имени ученого, который их открыл и описал), - это полости пирамидальной формы в верхней челюсти. Гайморова пазуха - самая большая по размеру. Синусит, при котором воспаляется эпителиальная оболочка гайморовой пазухи, называют гайморитом. Это наиболее распространенный вид синусита.
Решетчатые пазухи (синусы), расположенные в верхнем отделе носа, представляют собой тонкостенные ячейки из слизистой оболочки, по 6-13 ячеек с каждой стороны носа, наполненные в здоровом состоянии воздухом. Они различны по размеру, их еще называют решетчатым лабиринтом. Синусит, при котором воспаляются оболочки этих пазух, называется этмоидитом.
Из- за анатомического соседства гайморовой пазухи с клетками решетчатого лабиринта они нередко воспаляются вместе, такой синусит называется гаймороэтмоидитом.
Клиновидные пазухи - их иногда называют «основными» - находятся глубже решетчатых, в теле клиновидной кости, в центральной части основания черепа. Каждая такая пазуха имеет 6 стенок переднюю, заднюю, верхнюю, нижнюю, внутреннюю и наружную, выводное отверстие этой пазухи открывается в верхний носовой ход. Заметим, что хоть эта пазуха и называется основной, у 3-5% людей она отсутствует.
Синусит, при котором воспаляется клиновидная пазуха, называется сфеноидитом. Но чаще всего он не является самостоятельной патологией – сочетается с синуситами иной локализации. Воспаление клиновидной пазухи встречается достаточно редко – составляет лишь 3-5% всех синуситов.
Функциональное значение пазух
Полной ясности, зачем природа создала такие образования, пока нет, этот вопрос изучается. Как и многие органы и системы нашего организма, синусы, несомненно, выполняют множество функций, например:
- увеличивают слизистую поверхность носа, выполняющую роль защитного фильтра дыхательной системы. В пазухах выделяется слизь, которая обеспечивает увлажнение вдыхаемого воздуха, позволяет улавливать и в какой-то степени нейтрализовать содержащиеся в воздухе пыль, микробы, аллергены, раздражающие вещества.
- обеспечивают модулирование и усиление голоса – все мы знаем, как меняется голос, если заложен нос.
- могут служить своего рода «буферной зоной», защищая от переохлаждения и травм при ударах в область лица более важные структуры, такие как глаза и мозг.
- с точки зрения физиологии - облегчают череп, что улучшает его подвижность и балансировку.
Но возможно будут открыты и другие важны функции.
Как и почему возникает и развивается синусит
Острые и хронические воспаления слизистой оболочки придаточных пазух носа - наиболее частая причина обращения пациентов к отоларингологу.
Причиной заболевания в большинстве случаев является инфицирование слизистой оболочки в результате инфекционно-воспалительных заболеваний. Чаще всего острый синусит – это последствие (осложнение) простудных заболеваний. Возбудителями являются вирусы и бактерии, значительно реже – грибковая инфекция.
Вирусный синусит может спровоцировать любой из вирусов, вызывающих заболевания верхних дыхательных путей: риновирус, вирус гриппа, аденовирус, коронавирус. и т.п. Обычно в этих случаях развивается риносинусит, то есть одновременное воспаление слизистой оболочки носа (ринит) и одной или нескольких носовых пазу.
На фоне ослабления организма может присоединиться бактериальная инфекция, что осложняет и затягивает заболевание. Грибковая инфекция развивается на фоне значительного ослабления иммунитета.
Причиной воспаления верхнечелюстной пазухи может быть одонтогенная инфекция - воспаление корней четырех задних верхних зубов.
Встречаются риносинуситы аллергической природы, обычно это осложнения аллергических ринитов.
Еще одна группа патологий ОНП, которую стоит упомянуть – это посттравматические воспаления синусов, возникающие в результате аэро- и баротравм, огнестрельных и механических повреждений.
В группу риска по аэросинуситами входят пилоты, парашютисты, а также люди, которые по различным причинам вынуждены часто совершать многочасовые перелеты. Негативное воздействие на слизистую оболочку оказывает перепад давления, пересушенный кондиционированный воздух, особый риск в этих условиях создает перенесенная вирусная инфекция.
Посттравматические синуситы, вызванные ранениями, опасны тем, что долгое время могут протекать скрыто, что чревато незаметным развитием серьезных осложнений.
Синусит и гайморит – в чем разница
В зависимости от того, какие носовые пазухи поражены, выделяют несколько видов синусита. Чаще всего наблюдается гайморит - воспаление верхнечелюстной ОНП. То есть гайморит – это один из видов синусита, который встречается наиболее часто. Это объясняется анатомическими особенностями строения гайморовой пазухи - ее выходное отверстие (соустье) расположено выше самой пазухи, что затрудняет отток содержимого, а также ее размерами – это самая большая из носовых пазух, и здесь возможно наибольшее скопление экссудата. Стоит иметь в виду, что гайморит может быть спровоцирован еще и воспалением корней четырех задних верхних зубов.
Несколько реже встречается воспаление лобных пазух - фронтит.
Воспаление в зоне решетчатого лабиринта (этмоидит), клиновидной пазухи (сфеноидит), обычно оно сочетается с другими видами синусита. Одновременное воспаление нескольких пазух носит название полисинусит.
Иногда возникает воспаление всех придаточных пазух носа — пансинуит, или пазух, расположенных на одной стороне,— гемисинуит.
Симптомы острого и хронического синусита
Острым называют синусит, возникший впервые или после длительного перерыва и продолжающийся менее 3-х месяцев.
Если заболевание продолжается дольше, говорят о переходе его в хроническую стадию. Если заболевание возникает 2-3 раза в год, используется термин «рецидивирующий синусит». Рецидивирующий синусит может перейти в хронический.
Острый синусит (ОС) чаще всего возникает и развивается на фоне ОРВИ, в форме риносинусита и носит вирусный характер. Бактериальная инфекция в этом случае присоединяется обычно позже, примерно в 1-2% случаев.
Симптоматика ОС зависит от тяжести и локализации заболевания. По характеру заболевания различают легкую, среднетяжелую и тяжелую форму патологии.
Для легкой формы характерные симптомы острого вирусного синусита во многом похожи на симптомы ОРВИ: заложенность носа затруднение дыхания, слизистые выделения из носа. Есть мнение, что при остром рините носовые пазухи в некоторой степени воспаляются всегда. Температура при легком синусите может быть нормальной или слегка повышенной. Выраженных болей может не быть, но они могут ощущаться при пальпации.
При среднетяжелой и тяжелой форме проявления патологи носят более выраженный характер. Наблюдаются такие симптомы, как:
- повышение температуры;
- головная боль;
- общая слабость, интоксикация организма;
- отеки, болезненность в области пораженной пазухи;
- обильные гнойные выделения;
- снижение и даже полная потеря обоняния.
Нарушение дыхательной функции носа может быть постоянным и периодическим, одно- и двусторонним.
Головная боль – один из основных признаков синусита. Боль может быть постоянной, а может возникать периодически, например, вечером (гайморит, передний этмоидит) или утром (фронтит, задний этмоидит, сфеноидит), может быть слабой, разлитой, давящей, а может - локализованной и остро интенсивной.
В зависимости от локализации патогенного процесса проявляется характерная для данного вида заболевания симптоматика.
Так, острый гайморит появляется следующими симптомами:
- повышение температуры - нередко высокой 38-39С, но в среднетяжелых случаях возможны субфебрильные значения;
- боли в области пораженной пазухи (при одностороннем гайморите) либо обеих пазух, а также головная боль в области лба и вика
- боль усиливается при пальпации, может распространяться до скуловой кости, корня носа, отдавать в висок, возможно ощущения зубной боли в верхней челюсти;
- возможны головные боли.
При хроническом гайморите подобная симптоматика может проявляться только в стадии обострения, но и в стадии ремиссии характерно наличие слизистого экссудата, который нередко стекает по задней стенке горла, особенно по ночам, что может вызывать кашель.
Выделения могут быть жидкими, серозными, либо густыми, желтовато-зелеными (при бактериальной форме). Эти выделения могут высыхать и образовывать корки в носовой полости.
Локализация синусита в области передней части решетчатого лабиринта (этмоидит) проявляется головными болями, давящей болью в области корня носа, отеком внутренней части век, болезненностью в области глаз, сильной заложенностью носа, затруднением носового дыхания. Чаще всего эта форма синусита сочетается с гайморитом либо фронтитом.
Фронтит (воспаление лобных пазух) нередко протекает с сильными головными болями над бровями в области лобных пазух, в области переносицы, при тяжелой форме возможно повышение температуры выше 38С, отечность над глазами, наблюдается общая слабость, симптомы интоксикации.
Для воспаления клиновидной пазухи характерны боль внутри головы, в темени, в затылке, может отдавать в глазницы. Эта форма чаще всего развивается одновременно с воспалением решетчатого лабиринта (заднего отдела). Воспаление может распространиться на область зрительных нервов и вызвать нарушения зрения.
Осложнения синусита

Осложнения острого синусита возникают при тяжелом, в некоторых случаях и при среднетяжелом течении заболевания, если:
- отсутствует адекватное лечение;
- у пациента ослаблен иммунитет;
- патология сопровождается общим инфицированием организма и сопутствующими заболеваниями.
Особенно опасны осложнения синусита в периорбитальной области (вокруг глаз), а также внутричерепные осложнения.
В периорбитальной области возможны воспаления и отеки клетчатки орбиты и век, воспаление надкостницы и костных стенок глазницы, абсцессы клетчатки, глазницы, воспаления глазных нервов, что грозит ухудшением зрения вплоть до слепоты.
Из внутричерепных осложнений отметим различной локализации абсцессы мозговых структур, а также самое опасные – серозный и гнойный менингит, что чревато летальным исходом.
Поэтому крайне важно не допустить развитий осложнений, обеспечить полноценную диагностику и лечение.
Диагностика синусита
Диагностика острого синусита (ОС) проводится на основе анализа данных клинической картины, жалоб и анамнеза, для уточнения диагноза назначаются инструментальные исследования. При осмотре оценивается общее состояния пациента, выраженность клинических признаков заболевания и наличие признаков сопутствующих патологий.
Патология ОС диагностируется при наличии 3-х и более характерных симптомов, сохраняющихся не более 12 недель, а именно:
- острое начало заболевания;
- заложенность носа и /или выделения из носа;
- боль или ощущение давления в зоне расположения ОНП;
- потеря или снижение обоняния.
Еще одним характерным признаком синусита, особенно у детей, является кашель, в основном ночной и утренний, вызванный стеканием слизистых или гнойных выделений по задней стенке.
При сборе анамнеза врач должен обратить внимание на недавно перенесенное простудные заболевания, а также выяснить наличие кариеса верхних зубов, уточнить, не проводилось ли лечение или удаление зубов верхней челюсти в последние недели перед началом заболевания, что может указывать на одонтогенную природу синусита.
Далее отоларинголог проводит осмотр, который включает:
- пальпацию и перкуссию в зоне ОНП,
- переднюю и заднюю риноскопию,
- фарингоскопию.
При пальпации (нажатии пальцами) и перкуссии (легкое простукивание пальцами) зоны ОНП врач выясняет, есть ли болезненность в данной области. Если есть болезненные ощущения – значит, есть отек и воспаление.
Риноскопия — это осмотр внутренних структур носа для оценки состояние слизистой оболочки носа, наличие аномалий, воспалений, отеков, полипов или других проблем.
Передняя риноскопия – это процедура, при которой используется источник света и риноскопическое или носовое зеркало - инструмент для расширения ноздрей при осмотре полостей носа и проведении лечебных манипуляций. Врач осматривает передние части носовых проходов и нижние носовые раковины, оценивает состояние слизистой оболочки, наличие экссудата, гнойного или слизистого, в области устья носовых пазух, покраснения и отек слизистой оболочки носа. Эти признаки являются симптомами синусита.
Задняя риноскопия используется для осмотра задних частей носовых проходов, верхних и средних носовых раковин, а также носоглотки. Для задней риноскопии может использоваться зеркало, вставляемое через рот пациента, или специальный эндоскоп.
Фарингоскопия – это осмотр горла, чаще всего проводится глотки с помощью шпателя и набора зеркал.
В последнее время и задняя, и передняя риноскопия может проводиться с помощью эндоскопов. Эндоскопия позволяет более детально и наглядно изучить полости носа, с выводом информации и сохранением ее на компьютере. Это дает возможность наблюдать изменения по ходу лечения. Но Клинические рекомендации, утвержденные Минздравом, не относят эндоскопию к высокоинформативным методам.
Признаки синуситов, которые могут быть выявлены при риноскопии – это наличие отделяемого в носовых ходах, гиперемия (увеличение притока крови к тканям), отечность слизистой оболочки полости носа. Если наличие экссудата выявляется при передней риноскопии, это с большой долей вероятности означает патологию в лобной и/или гайморовой пазухах, а также передних и средних ячейках решетчатого лабиринта. Если при задней риноскопии, в верхнем носовом ходе – это признак воспаления задних клеток решетчатого лабиринта и клиновидной пазухи.
Если же отделяемого нет, это может означать полную закупорку выходных отверстий пазух или большую вязкость отделяемого выпота.
При легкой форме синусита дополнительных исследований обычно не проводят. При более тяжелых формах могут проводиться:
- рентгенография пазух носа,
- компьютерная томография;
- по показаниям - магнитно-резонансная томография, ультразвуковая диагностика;
- микробиологическое исследование отделяемого;
- анализы крови (клинический и биохимический)
Рентгенологические исследования ОНП позволяют получить достаточно подробную информацию о состоянии пазух, наличии отеков и количестве экссудата, наличии кист в носовых пазухах. На практике применяются два метода – рентгенография и компьютерная томография (КТ). Рентгенография – доступный и достаточно информативный метод, Однако КТ позволяет получить особенно точные данные о состоянии всех пазух, в том числе клиновидной, выявить аномалии и особенности анатомического строения, провоцирующие хронизацию заболевания. Данные КТ особенно важны при планировании хирургического вмешательства, диагностике новообразований, а также при травмах. Поэтому компьютерную томографию Клинические рекомендации называют «золотым стандартом» в диагностике тяжелых форм острого синусита, а также хронических форм. Это исследование обязательно, если есть подозрение на развитие внутричерепных или орбитальных осложнений, при затяжном тяжелом течении заболевания, в сложных диагностических случаях, а также при неэффективности 2–х и более курсов антибиотиков. Рентгенография рекомендована при невозможности проведения КТ.
Ультразвуковое обследование ОНП рекомендуется для скрининговой диагностики при подозрениях на воспаление верхнечелюстных и/или воспаление лобных пазух. Метод позволяет быстро диагностировать эти виды синусита, однако его применение требует от врача определенных знаний, опыта и квалификации. Чаще используется при порфосмотрах, рекомендован для обследования детей и беременных, которым рентгенология противопоказана.
Магниторезонансная томография при острых синуситах может быть рекомендована в случаях тяжелого течения заболевания для более точной диагностики. Этот метод лучше, чем КТ, показывает патологии мягких тканей, но неинформативен для выявления проблем в костных структурах. Метод эффективен при диагностике острых и хронических синуситов, полипов и кист на слизистых носа и в носовых пазухах, а также онкологии этих и прилегающих к ним областях. Кроме того, МРТ позволяет выявить врожденные и приобретенные нарушения хрящевых структур, а МРТ с контрастом – показать состояние кровеносных сосудов, а также точнее «подсветить» опухоли и метастазы в пазухах и около них.
Микробиологическое исследование гнойного отделяемого проводится при бактериальном синусите с целью определения возбудителя заболевания и наиболее точного выбора препаратов для лечения. Рекомендуется в случае среднетяжелых и тяжелых состояниях в условиях стационара, а также при затяжном течении синусита и неэффективности эмпирически подобранных антибиотиков. Для исследования выполняется диагностическая пункция в верхнечелюстной области. Этот метод используется при синуситах, затрагивающих гайморову пазуху.
Анализы крови. Клинические рекомендации предписывают для пациентов со среднетяжелым и тяжелым ОС проведение развернутого общего анализа крови с оценкой уровня лейкоцитов, а также уровня прокальцитонина в крови – маркера сильного бактерального процесса. Это позволяет оценить наличие бактериальной формы заболевания и необходимости назначения антибиотиков, а также возможное наличие сопутствующих заболеваний.
Современные методики лечения синусита
В настоящее время господствует мнение, что большинство случаев острого синусита, особенно в легкой форме, имеет вирусную природу, по крайней мере в начале заболевания, что не требует антибактериальной терапии, достаточно симптоматического лечения.
В большинстве случаев ОС успешно лечится в амбулаторных условиях под контролем врача общей практики (при легком течении заболевания) и/или врача-оториноларинголога. Госпитализация в стационар рекомендуется пациентам с тяжелым течением ОС (особенно если есть риск опасных осложнений), а также при отсутствии положительной динамики на фоне системной антибактериальной терапии в течение 3-5 дней или при нарастающем ухудшении состояния в любые сроки.
Терапия острого синусита имеет свое целью несколько составляющих. Нужно:
- уменьшить количество болезнетворной микрофлоры,
- восстановить проходимость выходных отверстий (соустий),
- обеспечить удаление патологического выпота из носовых пазух,
- устранить отеки и воспаления тканей,
- восстановить нормальное состояние слизистых оболочек носовых пазух.
Для достижения этих целей могут применяться консервативные и хирургические методы.
Консервативное лечение синусита
Препараты, применяемые в лечении острого синусита, можно разделить на следующие группы:
- Антибактериальные препараты (антибиотики);
- Интраназальные глюкокортикоиды (противовоспалительные средства);
- Деконгестанты (для уменьшения отечности пазух);
- Секретолитики (для улучшения выхода и удаления патологических выделений);
- НПВС системного действия;
- Антигистаминные препараты (устранение аллергических реакций);
1. Антибактериальная терапия
Антибактериальные препараты рекомендуется назначать только при тяжелой и среднетяжелой форме острого синусита. При легкой форме ОС назначение антибиотиков показано при затяжном течении заболевания, а также при явном наличии признаков, позволяющих предположить бактериальную природу инфекции, таких как:
- гнойное отделяемое из носа,
- головные боли или ощущение давления в области пазух;
- повышенная температура38°C и выше,
- обострение заболевания после временного улучшения (вторая волна),
- повышенный уровень лейкоцитов в анализе крови.
При отсутствии заметного улучшения состояния в течение 3 дней антибиотик следует заменить.
Клинические рекомендации предписывают применение как препарата выбора при синусите амоксициллина. Клиническая практика показывает, что лучше работает сочетание амоксициллина/клавуланата. При остром гнойном синусите могут быть эффективны пероральные формы цефалоспоринов 2-го и 3-его поколений. Помимо этого, существует возможность использования современных макролидов. Точный выбор препарата делает врач на основании анамнеза и оценки состояния больного.
При лечении воспаления ОНП показано также и применении местной антибактериальной терапии пациентам с ОС. Эти препараты могут назначаться и в комплексе с системным применением антибиотиков, а в случае легкого течения заболевания - и качестве мототерапии или в комбинации с противовоспалительными и муколитическими препаратами.
2. Спреи –глюкокортикостероиды.
Препараты этой группы рекомендуются при лечении затяжного синусита как монотерапия, а также в комплексном лечении в комбинации с антибиотиками системного действия у пациентов старше 12 лет. Они снижают отечность слизистой, уменьшают воспаление, восстанавливают функционирование соустьев. В РФ зарегистрированы несколько видов таких препаратов, например беклометазон, будесонид, флутиказон, мометазон. Последний рекомендован и детям.
3. Деконгестанты
Это препараты, снижающие отечность. Назначение данной группы препаратов абсолютно необходимо при острых синуситах, поскольку они позволяют быстро восстановить носовое дыхание. Некоторые из них могут применяться у новорожденных детей. Но эти препараты должны применяться строго ограниченно, не более 5-7 дней, и желательно под контролем врача, так как могут вызвать медикаментозный ринит.
4. Секретолитики (муколитики)
Препараты этой группы применяются для уменьшения вязкости слизи, облегчения удаления патологического отделяемого из носовой полости и пазух.
Не все муколитики могут применяться в ЛОР-практике, кроме того, некоторые могут не сочетаться с антибиотиками, поэтому обязательно изучите инструкцию перед применением препарата.
5. НПВС системного действия.
Препараты этой группы применяются для снижения температуры, головных болей, болей в области лица. Это, прежде всего, парацетамол и ибупрофен, которые могут применяться и при лечении детей. Для взрослых может быть рекомендован кетопрофен.
Кроме того, в консервативной терапии могут использоваться: противовирусные препараты – при вирусном синусите, препараты бактериофагов – при бактериальном. Эффективны также солевые растворы для промывания носа, гомеопатические средства.
Хирургическое лечение
Под хирургическим лечением подразумевается:
- пункционное лечение верхнечелюстной пазухи. Раньше этот метод лечения применялся довольно часто, но сейчас его рекомендуют только при неэффективности консервативной терапии. Пункция выполняется при подтвержденном наличии патологического отделяемого в пазухе с цель промывания пораженной пазухи антисептиком, удаления скопившегося секрета, введения лечебного препарата. В лечении взрослых пациентов может быть рекомендована пункция лобных пазух.
- дренирование с помощью синус-катерера. Применяется при затяжном течении ОС с большим количеством экссудата, но только в том случае, если соустья пазух открыты, иначе выход экссудата невозможен.
Хирургическое вмешательство при синусите показано для удаления полипов, устранения последствий травм, а также при орбитальных и внутричерепных осложнениях.
Прогноз, профилактика заболевания и осложнений
Прогноз при остром синусите благоприятный, но при своевременном начале лечения и выполнении всех рекомендаций врача. Недопеченный острый синусит чреват переходом заболевания в хроническую форму, а также развитием серьезных осложнений, в том числе опасных для жизни.
Профилактикой синусита является закаливание организма, здоровый образ жизни, соблюдение режима сна и отдыха, здоровое питание, витаминотерапия – то есть все, что способствует укреплению защитных сил организма. Важно также своевременно лечить патологии полости рта, которые могут спровоцировать развитие воспаления в носовых пазухах.
Список литературы
- Руководство по оториноларингологии: 2-е изд., перераб. и доп. / под ред. И. Б. Солдатова. — М.: Медицина, 1997. — 608 с.
- Клинические рекомендации – Острый синусит – 2021-2022-2023 (01.09.2021) – Утверждены Минздравом РФ
- Косяков С. Я., Пискунов Г. З., Атанесян А. Г. Современная диагностика и лечение отитов и синуситов согласно международным стандартам// Учеб. пособие для врачей.// М., 2007
- Лопатин А. С., Свистушкин В. М. Острый синусит: этиология, патогенез, диагностика и принципы лечения: клинические рекомендации. – М., 2009.
- Пискунов Г. З., Пискунов С. З. Клиническая ринология // Миклош, 2002.