Коклюш (К.) – острое инфекционное заболевание, поражающее в основном детей. Заболевание впервые описано во Франции, во время эпидемии в 1578 году.
Интересна история его названия: первоначально оно было образовано из немецкого слова «keuchhusten» (судорожный кашель), которое во французском языке трансформировалось в созвучное coqueluche (петушок) – всем известный коклюш.
Возбудитель коклюша – бактерия Bordetella pertussis или бактерия Борде — Жангу, названная в честь бельгийских бактериологов Борде и Жангу, обнаруживших и описавших его в начале 20 века.

Вне организма бактерия погибает за несколько часов, при кипячении – мгновенно, но в капельках аэрозоля, содержащихся в мокроте больного, он сохраняется до суток.
Врачи-инфекционисты отмечают, что во время пандемии коронавируса заболеваемость коклюшем снизилась, это связано с всеобщим ношением защитных масок и более строгим соблюдением правил социального дистанцирования.
К. считается болезнью закрытых помещений, причем не просто закрытых, а тех, где присутствует постоянно много людей: например, классов в школе или групп в детском саду, а также общественного транспорта и т. д. Аэрозоль с возбудителем распространяется не дальше, чем на 2 метра, то есть, при достаточно тесных контактах.
В основном К. болеют дети до 5 лет, заражается до 90% контактировавших с больным, особенно опасно заболевание для малышей до года. Заболеваемость выше зимой и весной.
В организм возбудитель проникает воздушно-капельным путем причем не только с кашлем, но и во время разговора и оседает на слизистых органов дыхания: гортани, трахеи и бронхов. В глубину бактерии не проникают. Токсины бактерий вызывают местное воспаление, а когда они гибнут, высвобождается эндотоксин (бактериальное токсическое вещество), который служит причиной характерного судорожного спастического кашля.
По мере развития болезни формируется патологический очаг возбуждения в мозговом нервном дыхательном центре, после чего сильный кашель начинается рефлекторно при воздействии самых безобидных факторов: касания, смеха, общения и др. Возбуждение дыхательного центра может распространиться на близкие участки мозга, провоцируя другие нежелательные явления: рвоту, повышение артериального давления, спазм сосудов, судороги у детей после окончания приступа кашля.
Дальнейшее воздействие возбудителя К. снижает защитные свойства организма, увеличивая риск осложнений, распространения Bordetella pertussis, а иногда переболевший становится носителем инфекции на долгий срок.
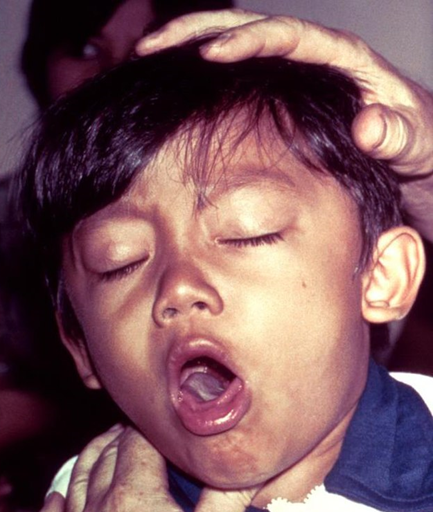
Симптомы и стадии коклюша
К. еще называют «стодневный кашель», из-за того, что основной симптом болезни – изматывающий приступообразный кашель, держится долго, 3-4 месяца.
1. Инкубационный период длится до 2 недель (в среднем 7-8 дней), он опасен тем, что самочувствие инфицированного еще нормальное, но бактерии он уже начинает выделять, заражая окружающих. Особенно велика возможность заражения в последние дни инкубационного периода и в первые 5-6 дней болезни, когда сильнее всего выражены клинические признаки К.
2. Катаральный период (стадия). Продолжительность около 10 дней. Заболевание начинается с кашля, небольшого насморка и интоксикации (невысокой температуры тела). Картина напоминает большинство простудных заболеваний.
3. Пароксизмальный период (от 1 до 6 недель). Кашель постепенно становится интенсивнее, и с 10-х–14-х суток он становится мучительным, приступы кашля при К. отличаются появлением репризов – кашлевых толчков с остановкой дыхания и затруднением при вдохе. Во время приступа кожа лица приобретает синеватый оттенок, кончик языка загнут кверху, иногда от напряжения появляются кровоизлияния в кожу лица и склеры глаз. Приступ содержит от 2 до 15 репризов, в конце ребенка может вырвать.
4. Стадия обратного развития. Подразделяется на ранний (по истечении 2-8 недель с начала обнаружения симптомов) и поздний (через 2-6 мес.). В это время общее состояние больного улучшается, приступы кашля беспокоят реже, общее состояние организма становится лучше.
Формы и степени тяжести коклюша
По форме К. может быть как типичным, с приступами кашля, так и атипичным, с легким покашливанием. Сухой кашель при атипичной форме болезни продолжается до 50 дней (в среднем примерно месяц), температура поднимается редко.
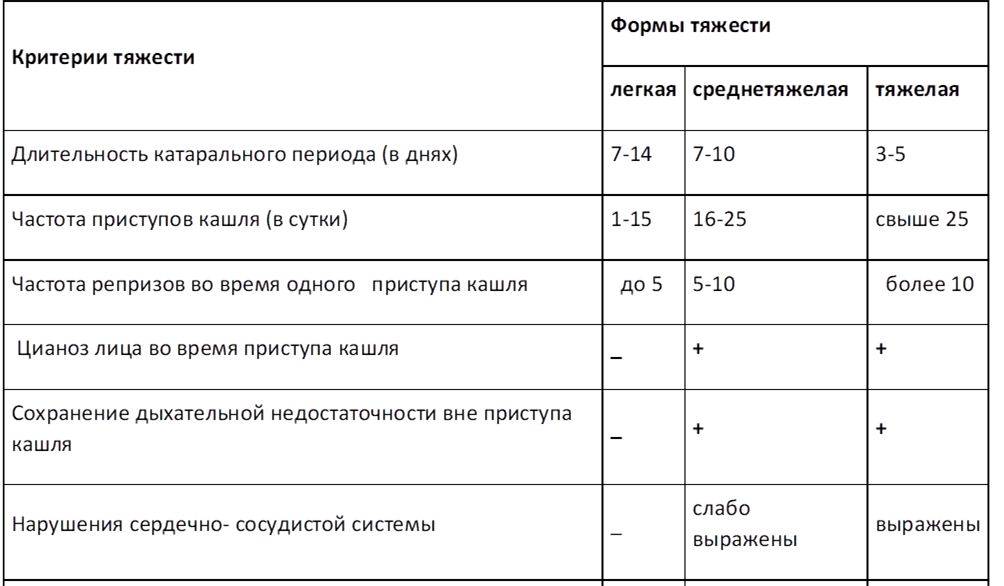
При среднетяжелой и тяжелой форме К., которые преобладают у малышей до 1 года, сильно ухудшается общее состояние: ребенок худеет, у него ухудшается уровень физического развития. Младенец перестает держать головку, переворачиваться, сидеть, при том, что до болезни эти навыки у него уже были. При выслушивании с помощью фонендоскопа (аускультации) врач слышит жесткое дыхание.
Диагностика
Диагностика К. на начальной стадии сильно затруднена, клиническая картина напоминает начало острого фарингита, длительный кашель наблюдается также при ОРВИ, туберкулезе, инфекционном мононуклеозе, муковисцидозе, паракоклюше, рефлюкс-эзофагите и т. д. Поэтому очень важно провести дифференциальную диагностику К. с другими заболеваниями.
Симптомы бывают стерты у привитых людей. Точный диагноз можно поставить, когда, помимо приступов судорожного кашля, в мазках из зева и мокроте обнаруживается коклюшевая палочка. Установить, что это именно Bordetella pertussis, а не сходные бактерии, позволяет присутствие факторов- агглютиногенов (антигенов).
Лабораторная диагностика:
· Клинический анализ крови.
· Бактериальный посев с носоглотки.
· Иммуноферментный анализ крови на антитела к бактерии К. Проводится 2 раза через 10-14 суток для отслеживания динамики заболевания и выработки устойчивого иммунитета.
· Экспресс-методы диагностики – иммунофлюоресцентный (позволяет подтвердить или исключить диагноз через 2-6 часов) и латексной микроагглютинации (выявляет возбудителя за полчаса).
Лечение
Легкую форму К. можно лечить дома, если в семье нет непривитых детей. Воздух в помещении нужно увлажнять для уменьшения количества приступов, регулярно проветривать и делать влажную уборку, исключить вдыхание табачного дыма.
К. с тяжелым течением нужно лечить в стационаре, если заболел ребенок младше 2 лет, у него более 10 приступов кашля в день и бывает остановка дыхания. Это также необходимо при обострении хронических заболеваний или возникновении опасных для жизни осложнений (например, нарушения мозгового кровообращения и дыхания). Дети до 4 месяцев госпитализируются обязательно.
Во время катарального периода применяют антибактериальную терапию антибиотиками (но не дольше 7-10 дней с начала болезни), антигистаминные препараты с седативным эффектом.
В спазматической стадии кашля антибиотики применяют только при наличии бронхолегочных осложнений, проводят ингаляции с помощью небулайзера, для облегчения приступов используют препараты с кодеином, эуфиллин, а также лечат насморк сосудосуживающими препаратами.
Помните! Коклюш нельзя лечить самостоятельно! Проконсультируйтесь с врачом!
Коклюш у взрослых
Хотя К. чаще болеют дети, взрослые тоже могут заболеть. Если человек переболел в детстве или делал вовремя прививки, по истечении 20 лет приобретенный иммунитет можно утратить. Если у вас начались изматывающие приступы кашля, нужно сделать бактериологическое исследование, чтобы исключить К.
Главное – не принять коклюш за обычное ОРВИ, ведь методы лечения в этих двух случаях кардинально отличаются: например, при К. нельзя ставить горчичники, делать ингаляции, прогреваться в бане, сауне и под горячим душем. Вода должна быть теплой.
Нельзя самостоятельно назначать себе антибиотики и антигистаминные препараты, средства для лечения кашля тоже должен назначить врач-терапевт или инфекционист.
Если вам поставлен диагноз «коклюш», очень полезно гулять в любую погоду (когда температура воздуха не ниже -10°С) и время года, чтобы восполнить дефицит кислорода. Приступы кашля помогают снять легкие снотворные средства или успокаивающие препараты. Можно приобрести специальную противококлюшную микстуру, облегчают состояние травяные сборы и средства, в составе которых есть солодка.
Конечно, нужно соблюдать спокойный режим, без нервных и физических нагрузок и переутомления.
Особенно внимательно нужно отнестись к лечению К. у больных в старческом возрасте, у них заболевание может закончиться летальным исходом.
Осложнения коклюша
На стадии спазматического кашля вероятны специфические осложнения: задержка и остановка дыхания (апноэ), энцефалические расстройства: нарушение поведения и внимания, у детей до года беспокойный сон, отставание в психомоторном развитии, нарушение мозгового кровообращения.
Наблюдаются пупочные и паховые грыжи, носовые и другие кровотечения, и т. д.
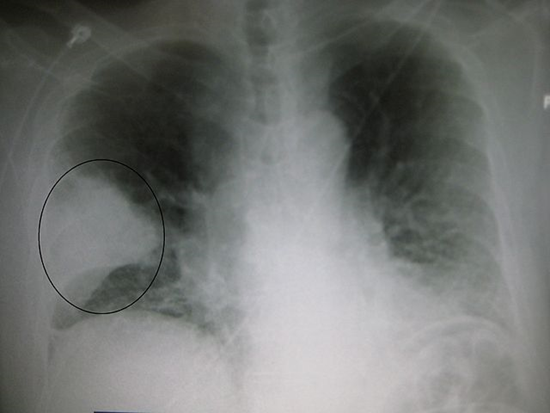
Пневмония правого легкого
Самое частое неспецифическое осложнение К. – пневмония, вызванная или непосредственно бактерией, или патогенной микрофлорой в бронхе (вторичная), а также бронхит, плеврит, ангина, лимфаденит, гнойный отит и др. В основном это происходит при наслоении на коклюш ОРВИ, что усиливает его проявления. Частая причина осложнений также микоплазма и цитомегаловирус (у детей раннего возраста).
Рецидив К. спустя 2-4 месяца после начала заболевания может быть связан с присоединением к нему ОРВИ, однако по мере излечения от ОРВИ симптомы К. исчезают.
Профилактика
Основой профилактики К. является вакцинация, которая дает возможность формирования иммунитета. В состав комплексной вакцины могут включаться компоненты для создания иммунитета от дифтерии, столбняка (АКДС – отечественная вакцина), гепатита В (АКДС-геп), полиомиелита (Тетраксим) и др.
Национальный календарь профилактических прививок РФ предусматривает введение вакцины от К. детям начиная с 3 месяцев, затем делается 3 вакцинации с перерывом 45 дней. Через год делают повторную прививку.
Также используются импортные вакцины (Инфанрикс, Тетраксим и др.).
Все комплексные вакцины (исключая «Адасель») имеют ограничения по возрасту до 4-6 лет.
Взрослым до 64 лет, беременным женщинам в 3 триместре беременности и детям с 4 лет рекомендуется ревакцинация от К. каждые 10 лет вакциной Адасель.
Существует ряд медицинских противопоказаний к вакцинации детей от К. вакциной АКДС – таких как атопический дерматит, частые ОРЗ. Таким детям рекомендовано делать вакцинацию и ревакцинацию так называемыми бесклеточными вакцинами, не содержащими непосредственно коклюшную палочку (Инфанрикс, Пентаксим, Адасель).
В очаге заболевания, кроме вакцинации контактных лиц (непривитых и не болевших), обязательно проводятся противоэпидемические мероприятия:
· Больной К. изолируется на 25 дней с начала болезни, контактные лица отстраняются от работы и посещения детского коллектива на 2 недели с момента контакта, сдавая 2 раза бактериологическую пробу.
· Переболевшие дети до 14 лет допускаются в коллектив, если у них нет кашля и на руках 2 отрицательных результата бактериологического обследования на К.
· Обследование и лечение всех контактировавших с больными, особенно при наличии затяжного кашля.
· Новорожденным в роддомах, детям до 3 месяцев и непривитым до года в случае контакта с больным, вводят внутримышечно человеческий иммуноглобулин.
· Выполняется регулярное проветривание, дезинфекция и кварцевание помещений.
Список литературы:
https://probolezny.ru/koklyush/
https://www.krasotaimedicina.ru/diseases/infectious/pertussis
https://www.lvrach.ru/2005/07/4532798
https://www.doctis.ru/medicina/koklus-detskaya-bolezn-vzroslih
https://www.cmd-online.ru/patsientam/poleznyye-statii/koklyush-u-detey-i-vzroslykh/